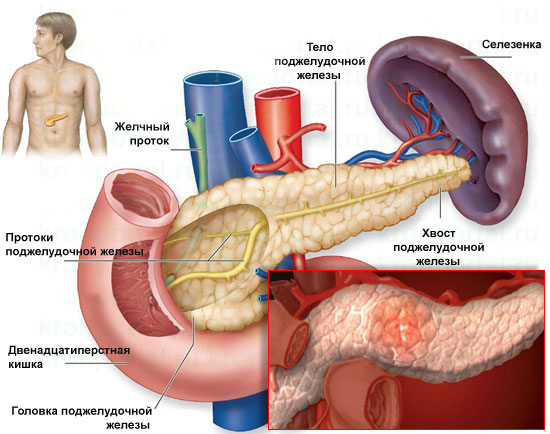
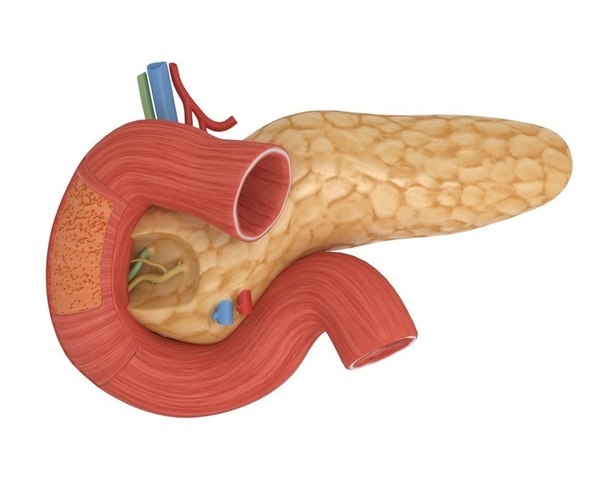
Что такое панкреатит?
К основным факторам, способствующим возникновению воспаления поджелудочной железы, известного как панкреатит, можно отнести задержку ферментов в этом органе. Поджелудочная железа не только вырабатывает инсулин, который помогает организму усваивать глюкозу, но и производит ферменты, необходимые для полноценного пищеварения. В нормальных условиях она создает предшественники ферментов, которые, попадая в кишечник, активируются и запускают процесс переваривания пищи.
Однако при панкреатите происходит накопление этих ферментов в самой железе, и они начинают разрушать не пищу, а клетки поджелудочной. Это приводит к отеку и воспалению органа.
Врачи отмечают, что воспаление поджелудочной железы, или панкреатит, является серьезным заболеванием, требующим внимательного подхода к диагностике и лечению. Специалисты подчеркивают, что основными факторами, способствующими развитию этого состояния, являются злоупотребление алкоголем, неправильное питание и наличие желчнокаменной болезни. Врачи рекомендуют пациентам соблюдать строгую диету, исключая жирные и острые блюда, а также контролировать уровень сахара в крови. Важно своевременно обращаться за медицинской помощью при первых симптомах, таких как боль в животе, тошнота и рвота. Панкреатит может привести к серьезным осложнениям, поэтому ранняя диагностика и адекватное лечение играют ключевую роль в восстановлении здоровья. Врачи также подчеркивают необходимость регулярного наблюдения и профилактических мероприятий для предотвращения рецидивов заболевания.

Факторы, провоцирующие развитие болезни
Несмотря на достижения современной медицины, у около 30% пациентов с острым панкреатитом до сих пор не удается определить точные причины заболевания. Тем не менее, существуют определенные факторы, способные спровоцировать развитие этой болезни. К основным из них относятся:
- чрезмерное потребление жирной и сладкой пищи;
- нарушения обмена веществ в организме;
- аномалии в строении желчного пузыря;
- заражение аскаридами;
- хирургические вмешательства на желчном пузыре, желчных протоках или желудке;
- травмы или повреждения в области живота;
- инфекционные заболевания, такие как гепатит;
- патологии двенадцатиперстной кишки.
Также регулярный прием некоторых медикаментов может привести к воспалению поджелудочной железы. К таким препаратам относятся фуросемид, различные антибиотики и средства, содержащие эстрогены, которые могут стать причиной развития панкреатита.
Чрезмерное употребление алкоголя также может спровоцировать возникновение панкреатита. Врачи до сих пор не пришли к единому мнению о том, как именно алкоголь воздействует на поджелудочную железу, но существует мнение, что спиртное, попадая в кровь, может изменять химический состав секрета поджелудочной. Под его влиянием измененные пищеварительные соки начинают разрушать клетки органа. Этот процесс сопровождается такими симптомами, как сильные боли и повышенная температура. Полное восстановление поврежденных клеток практически невозможно.
| Признак/Симптом | Описание | Возможные причины |
|---|---|---|
| Боль в животе | Острая, опоясывающая, часто иррадиирующая в спину, усиливающаяся после еды. | Желчнокаменная болезнь, злоупотребление алкоголем, травмы, некоторые лекарства. |
| Тошнота и рвота | Частые, не приносящие облегчения, могут содержать желчь. | Воспаление поджелудочной железы, нарушение пищеварения, интоксикация. |
| Вздутие живота | Ощущение распирания, увеличение объема живота. | Нарушение моторики кишечника, скопление газов, отек поджелудочной железы. |
| Повышение температуры тела | От субфебрильной до высокой, сопровождается ознобом. | Воспалительный процесс, инфекция. |
| Желтуха | Пожелтение кожи и склер, темная моча, светлый кал. | Сдавление желчных протоков отечной поджелудочной железой или камнем. |
| Изменение стула | Жирный, светлый, зловонный (стеаторея), диарея. | Нарушение выработки пищеварительных ферментов поджелудочной железой. |
| Тахикардия | Учащенное сердцебиение. | Боль, интоксикация, обезвоживание. |
| Гипотония | Снижение артериального давления. | Шок, обезвоживание, кровотечение. |
| Слабость и недомогание | Общее ухудшение самочувствия, снижение работоспособности. | Интоксикация, боль, нарушение обмена веществ. |
Проблемы с желчным пузырем
Воспаление поджелудочной железы может быть вызвано проблемами с желчным пузырем. Риск развития панкреатита увеличивается при наличии желчнокаменной болезни. Это объясняется тем, что камень, образовавшийся в желчном пузыре, способен заблокировать желчный проток. В результате этого повышается давление на проток поджелудочной железы, что нарушает отток секрета. Вследствие этого происходит преждевременная активация ферментов, которые начинают разрушать ткани поджелудочной железы, что обычно приводит к острому воспалению, сопровождающемуся сильными болями в животе и повышением температуры.
Воспаление поджелудочной железы, или панкреатит, вызывает множество обсуждений среди людей, сталкивающихся с этой проблемой. Многие отмечают, что симптомы заболевания, такие как сильная боль в животе, тошнота и рвота, могут значительно ухудшить качество жизни. Некоторые пациенты делятся опытом, как изменение диеты и отказ от алкоголя помогли им справиться с недугом. В то же время, многие выражают недовольство по поводу длительного лечения и необходимости постоянного контроля за состоянием здоровья. В социальных сетях можно встретить советы и рекомендации, основанные на личном опыте, что порой вызывает споры о правильности подходов. Люди также подчеркивают важность своевременной диагностики и обращения к врачу, чтобы избежать осложнений.

Основные признаки заболевания
Воспаление поджелудочной железы может проявляться такими симптомами, как дискомфорт в верхней части живота и тяжесть в левом боку. Это связано с воспалительными процессами, происходящими в органе. В некоторых случаях боли при панкреатите могут носить опоясывающий характер и иррадиировать в спину (в область поясницы). Характерной особенностью является то, что при наклоне вперед или в сидячем положении болевые ощущения уменьшаются, тогда как при лежании на спине они могут возвращаться.
Обычно болевые ощущения возникают через 40-60 минут после еды, особенно если пища была жирной, острой или обильной. В некоторых случаях боли могут иррадиировать в область сердца, что иногда воспринимается пациентами как симптом стенокардии. В таких ситуациях врач может назначить ЭКГ для исключения сердечных заболеваний.
Повышенная температура тела часто указывает на наличие воспалительных процессов в организме. При острых приступах панкреатита температура может резко повышаться, тогда как при хронической форме заболевания чаще наблюдается субфебрильная температура.
К основным симптомам панкреатита также относятся различные нарушения пищеварения, такие как:
- диарея (при этом значительно увеличивается частота стула, который может содержать непереваренные остатки пищи и иметь резкий запах);
- повышенное вздутие живота;
- боли в области желчного пузыря;
- метеоризм;
- бледность кожи и повышенная потливость;
- рвота и тошнота;
- отрыжка;
- потеря аппетита.
Кроме того, к симптомам воспаления поджелудочной железы относится желтушный оттенок кожи. В этом случае важно обратить на это внимание, так как желтуха может быть признаком рака головки поджелудочной железы, который практически невозможно вылечить.
Острая и хроническая стадии болезни
При остром приступе панкреатита наблюдаются высокая температура и интенсивные боли, которые трудно облегчить самостоятельно. Применение спазмолитиков, таких как но-шпа, обычно не приносит значительного облегчения. В такие моменты многие люди, осознавая, что не могут справиться с ситуацией, обращаются за помощью к врачу или вызывают скорую помощь.
В условиях стационара врач подбирает индивидуально необходимые обезболивающие средства и проводит интенсивную противовоспалительную терапию. Если лечение выбрано правильно, острые симптомы панкреатита могут исчезнуть в течение 5-7 дней. Температура начинает снижаться сразу после введения противовоспалительных препаратов.
Когда заболевание переходит в хроническую форму, его симптомы проявляются периодически и менее выражены. Многие пациенты начинают откладывать визит к врачу, не придавая этому должного значения. В результате такое отношение может значительно усугубить течение панкреатита.
Возможные последствия и осложнения
Когда ферменты длительное время воздействуют на клетки поджелудочной железы, это может привести к недостаточному питанию всего организма. Железа перестает производить ферменты, необходимые для переваривания жиров и белков в кишечнике. Это вызывает серьезные нарушения в функционировании желудочно-кишечного тракта. Повреждение клеток, отвечающих за выработку инсулина, может способствовать развитию диабета. Кроме того, хронический панкреатит в 4% случаев может стать причиной рака головки поджелудочной железы, лечение которого практически невозможно.
Что делать, если присутствуют признаки панкреатита?
Если у человека проявляются один или несколько признаков панкреатита, ему следует обратиться к терапевту или гастроэнтерологу. Специалист проведет необходимые обследования и анализы, после чего будет принято решение о дальнейших действиях и методах лечения панкреатита. В это время важно соблюдать строгую диету, исключив алкоголь, острые и жирные блюда.
При сильном приступе пациенту может быть рекомендовано воздерживаться от пищи в течение нескольких дней. Если это происходит в стационаре, то больному вводят внутривенно достаточное количество жидкости для восстановления водного баланса. В случае сильного приступа, пока не прибыла скорая помощь, рекомендуется занять наиболее удобное положение, можно принять обезболивающее и пить воду маленькими глотками. Также на область поджелудочной железы можно приложить холодную грелку.
Необходимая диагностика
Обратившись к врачу, пациенту будут назначены анализы крови. В ходе этих исследований будет оцениваться уровень амилазы и липазы. Кроме того, может быть выполнен забор крови для определения уровня билирубина, а также общий анализ крови для проверки количества лейкоцитов.
Наиболее простым методом клинического обследования поджелудочной железы является ультразвуковое исследование (УЗД). Обычно одновременно с этим исследованием проводится УЗД желчного пузыря. При необходимости врач может назначить дополнительные методы диагностики, такие как:
- Магнитно-резонансная томография (МРТ) или компьютерная томография (КТ), которые позволяют выявить некроз тканей поджелудочной железы и исключить кишечную непроходимость.
- Эндоскопическое исследование, которое помогает обнаружить камни в желчных протоках.
- Эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ), позволяющая детально изучить структуру главной протоки поджелудочной железы.
- Пункция, которая применяется в случаях, когда существует риск воспалительного процесса, вызванного инфекцией. В этом случае исследуется образец ткани или жидкости из органа на наличие патогенных микроорганизмов.
После завершения всех необходимых исследований будет принято решение о том, какие препараты использовать для лечения поджелудочной железы.
Методы лечения
Только квалифицированный врач, после тщательного анализа результатов обследований и анализов, способен принять решение о том, как устранить воспаление поджелудочной железы. Восстановление поврежденных клеток поджелудочной железы невозможно, что делает полное излечение панкреатита весьма сложной задачей. Основная цель врача заключается в облегчении болевого синдрома у пациента. Также важно восстановить нормальное пищеварение, уменьшить воспаление поджелудочной и предотвратить дальнейшее разрушение ее клеток.
Для достижения этих целей пациенту могут быть назначены три категории медикаментов:
- Ферменты, которые принимаются во время еды и способствуют полноценному усвоению пищи.
- Обезболивающие средства, подбираемые в зависимости от степени выраженности болей.
- Инсулин, который назначается в случаях, когда клетки поджелудочной, отвечающие за его выработку, повреждены.
В процессе лечения пациенту рекомендуется соблюдать диету, исключающую жирные, острые и жареные блюда.
Если у пациента обнаружены камни в желчном пузыре, крайне важно решить эту проблему как можно скорее. Для нормального функционирования поджелудочной железы необходимо устранить все проблемы с желчным пузырем. Последние медицинские исследования подтвердили, что холестериновые камни в желчном пузыре могут не только спровоцировать панкреатит, но и стать катализатором развития рака головки поджелудочной железы.
Операционное вмешательство
В крайних ситуациях, когда у пациента наблюдается некроз тканей органа, врач может рекомендовать хирургическое вмешательство. Показаниями для операции являются сильные боли, наличие камней в желчном пузыре, а также развитие гнойно-некротического панкреатита. В данном случае выполняется резекция пораженных участков поджелудочной железы.
Среди признаков успешного проведения операции можно отметить улучшение общего состояния пациента, увеличение объема выделяемой мочи и отсутствие высокой температуры. После хирургического вмешательства пациенту необходимо строго придерживаться диеты. Лишь на третий день после операции разрешается пить чай и употреблять перетертые овощные супы и творог. Такая диета должна соблюдаться как минимум в течение недели после операции.
Можно ли вылечить это заболевание?
Полное излечение панкреатита представляет собой сложную задачу, однако при грамотном подходе к лечению возможно значительно облегчить проявления заболевания. Соблюдая режим питания и исключив алкоголь, можно вести полноценную жизнь, не испытывая серьезных неудобств. Игнорировать данное заболевание нельзя, и его лечение является обязательным, так как среди наиболее серьезных последствий находятся риск развития диабета и онкологических заболеваний.

Вопрос-ответ
Что такое панкреатит и каковы его основные симптомы?
Панкреатит — это воспаление поджелудочной железы, которое может быть острым или хроническим. Основные симптомы включают сильную боль в верхней части живота, тошноту, рвоту, потерю аппетита и иногда повышение температуры. Важно обратиться к врачу при появлении этих симптомов для диагностики и лечения.
Какие факторы могут способствовать развитию воспаления поджелудочной железы?
Различные факторы могут способствовать развитию панкреатита, включая злоупотребление алкоголем, желчнокаменную болезнь, травмы живота, некоторые медикаменты и генетические предрасположенности. Поддержание здорового образа жизни и правильного питания может помочь снизить риск возникновения этого заболевания.
Как лечится панкреатит и какие меры профилактики существуют?
Лечение панкреатита может включать госпитализацию, диету с ограничением жиров, обезболивание и в некоторых случаях хирургическое вмешательство. Профилактика включает отказ от алкоголя, контроль за уровнем холестерина и сахара в крови, а также регулярные медицинские осмотры для выявления заболеваний желчевыводящих путей.
Советы
СОВЕТ №1
Избегайте жирной и жареной пищи. При воспалении поджелудочной железы важно следить за своим рационом. Употребление жирной и жареной пищи может усугубить состояние и вызвать обострение. Старайтесь включать в свой рацион легкие, легко усваиваемые продукты, такие как отварные овощи, нежирное мясо и каши.
СОВЕТ №2
Регулярно пейте воду. Обильное питье помогает поддерживать водный баланс и способствует выведению токсинов из организма. Рекомендуется пить не менее 1,5-2 литров воды в день, избегая сладких и газированных напитков.
СОВЕТ №3
Следите за режимом питания. Регулярные приемы пищи в одно и то же время помогут снизить нагрузку на поджелудочную железу. Старайтесь есть небольшими порциями 5-6 раз в день, чтобы избежать переедания и резких колебаний уровня сахара в крови.
СОВЕТ №4
Обратитесь к врачу при первых симптомах. Если вы заметили такие симптомы, как боль в животе, тошнота или изменение стула, не откладывайте визит к врачу. Раннее обращение за медицинской помощью поможет избежать серьезных осложнений и позволит начать лечение на ранней стадии.