Строение поджелудочной железы
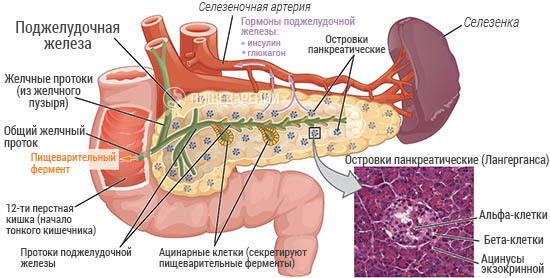
Поджелудочная железа представляет собой продолговатый орган с железистой структурой, имеющий протоки, которые соединяют её с двенадцатиперстной кишкой и желчевыводящими путями. Она окружена капсулой из соединительной ткани. Обычно выделяют три основных отдела железы: головку, тело и хвост, который является самым узким из них.
Головка является самой крупной частью поджелудочной железы. В ней находится главный панкреатический проток, по которому пищеварительные ферменты поступают в двенадцатиперстную кишку, плотно прилегающую к этой части органа и охватывающую её с трёх сторон.
Хвост поджелудочной железы заканчивается в воротах селезёнки и содержит наибольшее количество клеток, вырабатывающих инсулин. Любые патологические изменения, затрагивающие поджелудочную железу, могут привести к нарушениям обмена веществ в организме в целом.
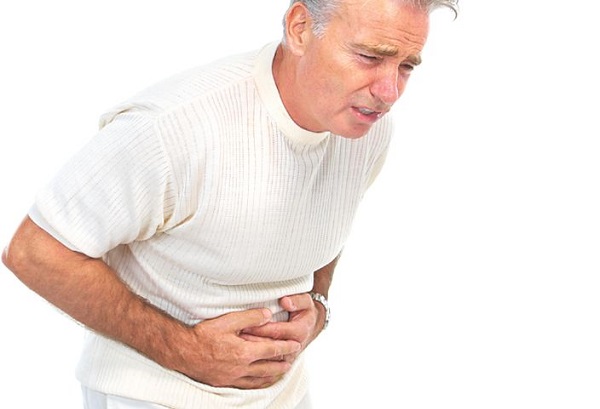
Врачи отмечают, что воспаление поджелудочной железы, или панкреатит, проявляется рядом характерных признаков. Основным симптомом является интенсивная боль в верхней части живота, которая может иррадиировать в спину. Часто пациенты жалуются на тошноту и рвоту, что усугубляет общее состояние. Врачи также подчеркивают, что в случае обострения заболевания может наблюдаться повышение температуры и учащенное сердцебиение. Важно отметить, что некоторые пациенты могут испытывать изменения в стуле, такие как диарея или жирные каловые массы, что связано с нарушением пищеварения. Специалисты рекомендуют при появлении этих симптомов незамедлительно обращаться за медицинской помощью, так как своевременная диагностика и лечение играют ключевую роль в предотвращении осложнений.

Что такое панкреатит?
Панкреатит представляет собой дистрофические изменения в железистой ткани поджелудочной железы, возникающие из-за воспалительных процессов, связанных со снижением проходимости её протоков. Воспаление может проявляться как в острой, так и в хронической формах, затрагивая как детей, так и взрослых. Острая форма заболевания обычно начинается внезапно и проявляется яркими симптомами, а также заканчивается так же резко. Если острая форма не была полностью вылечена или не была диагностирована на ранних стадиях, она может перейти в хроническую, особенно при постоянном воздействии факторов, способствующих развитию болезни. Главной причиной как острого, так и хронического панкреатита является активация пищеварительных ферментов в железистых тканях под воздействием различных факторов.
| Признак воспаления | Описание | Возможная причина |
|---|---|---|
| Боль в животе | Острая, опоясывающая боль в верхней части живота, иррадиирующая в спину. Усиливается после еды, особенно жирной. | Раздражение нервных окончаний поджелудочной железы, растяжение капсулы органа. |
| Тошнота и рвота | Частые приступы тошноты, рвота, не приносящая облегчения. | Интоксикация организма продуктами воспаления, нарушение пищеварения. |
| Вздутие живота | Ощущение распирания, тяжести в животе. | Нарушение моторики кишечника, скопление газов из-за ферментативной недостаточности. |
| Повышение температуры тела | Лихорадка, озноб. | Воспалительный процесс, интоксикация. |
| Желтуха | Пожелтение кожи и склер глаз. | Сдавление желчных протоков отечной поджелудочной железой, нарушение оттока желчи. |
| Изменение стула | Диарея, стеаторея (жирный, блестящий стул). | Нарушение выработки пищеварительных ферментов, неполное переваривание жиров. |
| Тахикардия | Учащенное сердцебиение. | Интоксикация, болевой синдром, обезвоживание. |
| Снижение артериального давления | Гипотония. | Обезвоживание, шоковое состояние при тяжелом панкреатите. |
| Симптом Куллена | Синеватые пятна вокруг пупка. | Внутрибрюшное кровотечение, некроз поджелудочной железы. |
| Симптом Грея-Тернера | Синеватые пятна на боковых поверхностях живота. | Внутрибрюшное кровотечение, некроз поджелудочной железы. |
Факторы, влияющие на развитие патологии
- злоупотребление алкогольными напитками, хронический алкоголизм у женщин;
- заболевания желчевыводящих путей: бескаменный холецистит, желчнокаменная болезнь;
- патологии желудка и двенадцатипёрстной кишки: гастриты с пониженной секреторной функцией, язвы, дивертикулёз, дуоденит и другие;
- аллергические реакции;
- недостаток белков в питании;
- влияние токсичных веществ, генетическая предрасположенность: нарушения обмена аминокислот, муковисцидоз;
- изменения в гормональном фоне;
- перенесённые вирусные инфекции: эпидемический паротит, гепатиты А и В;
- нарушения обмена веществ;
- патологические изменения сосочка двенадцатипёрстной кишки: закупорка камнем, опухоль или паразиты;
- механические травмы поджелудочной железы.
Чрезмерное потребление жирной и белковой пищи в сочетании с алкоголем может стать ключевым фактором в развитии различных форм панкреатита у взрослых.
Многие люди, сталкивающиеся с проблемами поджелудочной железы, отмечают схожие симптомы, которые могут указывать на воспаление этого органа. Чаще всего они жалуются на резкие боли в верхней части живота, которые могут иррадиировать в спину. Некоторые описывают дискомфорт как жгучий или колющий, что значительно ухудшает качество жизни. Также распространены такие симптомы, как тошнота, рвота и потеря аппетита. Люди часто отмечают, что после употребления жирной или острой пищи состояние ухудшается. Кроме того, многие упоминают о повышенной утомляемости и общей слабости. Важно, что при появлении этих признаков стоит обратиться к врачу, так как своевременная диагностика и лечение могут предотвратить серьезные осложнения.

Механизм развития
Заболевание может развиваться у взрослых и детей различными способами:
- Увеличение давления внутри протоков под воздействием различных факторов, особенно при употреблении жирной пищи, приводит к повышенной выработке ферментов, которые наносят вред железистой ткани органа.
- Повышение давления внутри протоков может возникать из-за нарушений в оттоке выделяемого вещества. Это приводит к увеличению содержания белка в панкреатическом соке, что может вызвать частичную или полную закупорку протоков белковыми пробками. Стенки протоков истончаются, и выделяемый секрет проникает в ткани железы.
- В результате атеросклероза мезентеральных сосудов или недостатка белка происходит разрастание соединительной ткани.
Классификация хронического панкреатита клинические проявления
На сегодняшний день не существует единой классификации данного заболевания. В зависимости от клинической формы и состояния поджелудочной железы, панкреатит делится на рецидивирующий, хронический, который сопровождается постоянным болевым синдромом, латентный и псевдотуморозный.
Симптоматика воспаления поджелудочной железы проявляется в трех основных синдромах:
- воспалительно-деструктивный;
- нарушение внешней секреции;
- нарушение внутренней секреции.
Клинические проявления воспалительно-деструктивного синдрома:
- болевые ощущения;
- общая и мышечная слабость;
- необъяснимое снижение аппетита;
- приступы тошноты;
- озноб;
- переменные боли в суставах;
- желтушность кожи.
Клинические проявления нарушения внешнесекреторной функции железы:
- потеря веса;
- исчерченность и ломкость ногтей;
- появление трещин в уголках рта;
- кровоточивость десен;
- расстройства кишечника.
Клинические проявления нарушенной внутрисекреторной функции:
- снижение чувствительности к глюкозе;
- развитие сахарного диабета;
- уменьшение выработки инсулина.
Перечень симптомов
Симптомы воспаления поджелудочной железы могут проявляться в различных формах. Рассмотрим характерные признаки, которые помогают выявить тип заболевания и возможные осложнения:
- потеря веса;
- внешние проявления гиповитаминоза: ломкость волос и расслаивание ногтей, сухость кожи;
- желтушность слизистых оболочек, склер и кожи;
- высыпания на животе диаметром от 5 до 6 мм: «рубиновые капельки», которые не исчезают при нажатии.
Боль
Появление «характерных» болей, связанных исключительно с панкреатитом, имеет свои особенности. Локализация болевых ощущений зависит от того, какая часть поджелудочной железы подверглась повреждению.
- Если затронут хвост железы, боль ощущается в левом подреберье, немного левее пупка или в левом эпигастрии.
- При поражении головки железы болевые ощущения локализуются в правом подреберье и области пилородуоденального перехода.
- Если пострадало тело железы, то боли возникают в эпигастрии, преимущественно над пупком.
- В случае, когда патологический процесс охватывает всю железу, болевые ощущения могут распространяться по всему животу.
Боли могут иррадиировать в левую часть тела: в спину, лопатку, а в редких случаях — в левую паховую область.
При хроническом панкреатите могут возникать так называемые голодные боли, которые усиливаются ночью и не исчезают после еды. В зависимости от типа хронической формы заболевания, боли могут быть режущими, сверлящими, зудящими, спастическими или острыми. Периодические резкие боли, характерные для острого панкреатита, сменяются безболезненными периодами. Латентная форма болезни проявляется незначительными болями, которые постепенно становятся терпимыми. Эти боли не исчезают полностью и, периодически ослабевая, вновь возникают с большей силой.
Болевые ощущения могут усиливаться, когда пациент лежит на спине, и зависят от степени наполненности желудка. В период стойкой ремиссии боли могут отсутствовать, также как и в латентной форме заболевания.
Основной причиной болевого синдрома является расширение протоков из-за повышения давления на их стенки секретом. Обычно боли возникают после употребления пищи, богатой жирами, острой или жареной. Прием желчегонных препаратов, которые стимулируют секрецию, также может привести к появлению болей.
Важно помнить, что многие другие заболевания (такие как язвенная болезнь, рак желудка, холецистит, дуоденит и другие) могут проявляться схожими болевыми симптомами.
Желудочные расстройства
Данные симптомы характерны для псевдотуморозной и скрытой форм болезни и неизменно проявляются во время обострений болевых проявлений.
- ощущение быстрого насыщения;
- тошнота – постоянное и мучительное состояние, часто связанное с типом пищи и её употреблением;
- рвота – в моменты обострения при рецидивирующей форме заболевания, помимо тошноты, часто наблюдается рвота, которая не приносит облегчения пациенту;
- снижение аппетита – как и рвота, этот симптом проявляется в периоды обострения, может даже возникнуть отвращение к пище. Наличие данного признака указывает на тяжёлое течение болевых форм заболевания и псевдотуморозного панкреатита.
Кишечные расстройства
Из-за недостатка панкреатических ферментов наблюдаются нарушения в пищеварении кишечника, которые могут проявляться следующими признаками:
- диарея;
- урчание в животе;
- повышенное газообразование;
- изменения в текстуре стула.
Также может появиться обильный пенистый стул с неприятным гнилостным запахом и характерным жирным блеском, имеющий кашицеобразную консистенцию и плохо смывающийся в унитазе. Частота стула составляет от 2 до 4 раз в день, чаще всего после еды.
Гиперинсулизм
Повышение уровня инсулина в моменты обострения нередко вызывает гипогликемию, сопровождающуюся характерными симптомами:
- болезненные ощущения в области желудка, вплоть до неконтролируемого, «волчьего» голода;
- общая слабость;
- выраженный тремор конечностей;
- усиленное потоотделение;
- учащенное сердцебиение;
- постоянное чувство неуверенности;
- неконтролируемая злость и беспричинная агрессивность;
- необоснованный страх.
Запоры
При хроническом панкреатите пациенты чаще страдают от болей, чем от диспепсических расстройств. Основными факторами, способствующими их возникновению, являются диета с низким содержанием жиров и клетчатки, использование спазмолитиков, альмогеля и ферментных препаратов, а также повышенный тонус блуждающего нерва в период болевого синдрома и гипогликемии, наряду с нарушениями иннервации толстого кишечника.
Симптомы, обусловленные печёночной механической желтухой
Симптомы возникают, когда при псевдотуморозной форме происходит сжатие дистальной части общего желчного протока отёчными тканями, а также при развитии реактивного гепатита.
- зуд кожи;
- желтушность кожи и склер;
- тёмный оттенок мочи;
- обесцвечивание кала.
Астенический синдром
Симптомы, присущие всем формам заболевания, могут наблюдаться даже в период ремиссии.
- проблемы со сном;
- повышенная утомляемость;
- склонность к раздражительности;
- постоянное сосредоточение на болевых ощущениях.
Снижение массы тела
Ограничение в объёме потребляемой пищи, снижение аппетита, ощущение тошноты и страх перед едой могут привести к заметной потере веса и снижению массы тела.
Немного статистики
Панкреатит занимает третье место среди острых заболеваний брюшной полости, уступая лишь аппендициту и холециститу, который занимает вторую позицию. Эта патология составляет 12% от общего числа хирургических заболеваний.
При диагностировании панкреатита более 80% пациентов – это женщины, в то время как мужчины составляют около 19,5% случаев. У взрослых, которые злоупотребляют алкоголем, панкреатит чаще встречается у мужчин, особенно среди тех, кто не достиг 40-летнего возраста. У женщин заболевание чаще наблюдается в зрелом возрасте, в диапазоне от 36 до 60 лет, причем наибольшее количество случаев фиксируется у женщин в возрасте от 36 до 45 лет.
Средний возраст заболевших составляет 54 года. У детей и подростков панкреатит встречается крайне редко, его доля составляет примерно 24% от общего числа заболевших.
В последнее время наблюдается значительное увеличение случаев тяжелых осложнений, таких как панкреонекроз, при которых некротические участки железистой ткани подвержены инфицированию. Эти инфекционные осложнения могут привести к летальному исходу.
https://youtube.com/watch?v=YFJhfBMOIjc
Вопрос-ответ
Чем отличается панкреатит от воспаления поджелудочной железы?
При остром воспалении поджелудочной железы интенсивная боль в левом подреберье обычно возникает внезапно и не проходит без лечения. Напротив, при хроническом панкреатите чаще наблюдается приступообразная боль, усиливающаяся после приема пищи.
Как понять, что у тебя воспаление поджелудочной железы?
Воспаление поджелудочной железы, или панкреатит, может проявляться такими симптомами, как сильная боль в верхней части живота, которая может отдавать в спину, тошнота, рвота, потеря аппетита, а также повышение температуры и учащенное сердцебиение. Если вы испытываете эти симптомы, особенно после употребления жирной пищи или алкоголя, рекомендуется обратиться к врачу для диагностики и лечения.
Где болит, когда воспаляется поджелудочная железа?
Пациенты жалуются на боль слева в области верхнего отдела желудка и посередине. Эта боль при запущенной форме может отдавать в спину. При хроническом панкреатите болевые ощущения могут менять характер, например, частота болей уменьшится, взамен появятся схваткообразные боли около пупка.
Советы
СОВЕТ №1
Обратите внимание на симптомы: если вы испытываете сильную боль в верхней части живота, тошноту, рвоту или потерю аппетита, это может быть признаком воспаления поджелудочной железы. Не игнорируйте эти симптомы и обратитесь к врачу.
СОВЕТ №2
Следите за своим питанием: избегайте жирной и жареной пищи, а также алкоголя, так как они могут усугубить воспаление. Старайтесь придерживаться сбалансированной диеты, богатой фруктами, овощами и нежирными белками.
СОВЕТ №3
Регулярно проходите медицинские обследования: особенно если у вас есть предрасположенность к заболеваниям поджелудочной железы. Это поможет выявить проблемы на ранней стадии и предотвратить серьезные осложнения.
СОВЕТ №4
Управляйте стрессом: хронический стресс может негативно влиять на здоровье поджелудочной железы. Практикуйте методы релаксации, такие как медитация, йога или прогулки на свежем воздухе, чтобы снизить уровень стресса.