Строение надпочечников и выработка гормонов
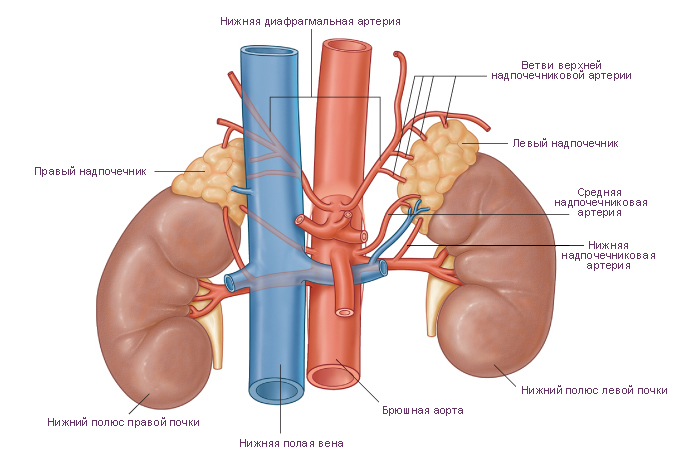
Каждый надпочечник (НП) состоит из двух совершенно различных типов тканей – желтой корковой и красновато-коричневой мозговой.
Врачи отмечают, что опухоли надпочечников могут быть как доброкачественными, так и злокачественными, и их диагностика требует внимательного подхода. Специалисты подчеркивают важность раннего выявления, так как это значительно увеличивает шансы на успешное лечение. Симптомы могут варьироваться от бессимптомного течения до проявлений гормональных нарушений, таких как гипертония или изменения в обмене веществ. Врачи рекомендуют регулярные обследования, особенно для людей с предрасположенностью к эндокринным заболеваниям. Современные методы визуализации, такие как КТ и МРТ, играют ключевую роль в диагностике, позволяя точно оценить размер и характер опухоли. Лечение может включать хирургическое вмешательство, гормональную терапию или наблюдение, в зависимости от типа и стадии опухоли. Важно, чтобы пациенты находились под наблюдением квалифицированных специалистов, что позволяет своевременно корректировать терапию и минимизировать риски.

Жёлтый корковый слой
Корковый слой делится на три основные зоны:
- Клубочковая (внешняя) зона — отвечает за выработку трех минералкортикоидных гормонов, которые регулируют баланс натрия и калия в почках, а также поддерживают нормальный водно-солевой обмен в организме.
- Пучковая (средняя) зона занимается синтезом глюкокортикоидов, таких как кортизон и кортизол. Эти гормоны играют важную роль в различных обменных процессах: они преобразуют жиры и определенные аминокислоты в глюкозу, регулируют термогенез, сдерживают рост соединительных тканей, усиливают иммунные реакции, уменьшают воспалительные и аллергические проявления, а также улучшают функционирование органов чувств и общую устойчивость к стрессам.
- Сетчатая (внутренняя) зона, совместно с яичниками и семенниками, вырабатывает пять андрогенных мужских половых гормонов, которые отвечают за развитие и поддержание вторичных половых признаков. Уровень этих гормонов влияет на либидо, а также на возбуждение полового члена и клитора. Кроме того, они способствуют снижению уровня глюкозы, холестерина и липидов в крови, а также увеличивают мышечную массу и силу.
| Тип опухоли | Гормональная активность | Клинические проявления |
|---|---|---|
| Аденома | Чаще гормонально-активная (кортизол, альдостерон) | Синдром Кушинга, синдром Конна, артериальная гипертензия, ожирение, мышечная слабость |
| Феохромоцитома | Гормонально-активная (катехоламины) | Пароксизмальная или постоянная артериальная гипертензия, головные боли, сердцебиение, потливость, тревожность |
| Адренокортикальный рак | Часто гормонально-активный (кортизол, андрогены, эстрогены) | Синдром Кушинга, вирилизация, феминизация, боль в животе, потеря веса, метастазы |
| Миелолипома | Гормонально-неактивная | Обычно бессимптомная, может вызывать боль при больших размерах или кровоизлиянии |
| Киста надпочечника | Гормонально-неактивная | Обычно бессимптомная, может вызывать боль при больших размерах |
Красновато-коричневый мозговой слой
Мозговой слой надпочечников в условиях пограничных психоэмоциональных состояний выступает основным источником выработки катехоламинов, таких как норадреналин и адреналин, которые:
- контролируют функционирование сердечно-сосудистой, дыхательной и нервной систем;
- регулируют уровень глюкозы в крови;
- управляют углеводным обменом.
Кроме катехоламинов, мозговой слой также производит пептиды, играющие ключевую роль в регуляции работы желудочно-кишечного тракта, а также вегетативной и центральной нервных систем.
Как и другие органы, надпочечники могут страдать от различных заболеваний:
- гипокритицизм — первичная (болезнь Аддисона) и вторичная надпочечная недостаточность, которая может протекать в острой или хронической форме;
- врождённые нарушения функции коры надпочечников;
- вторичный гиперальдостеронизм.
Эти заболевания возникают из-за нарушений в секреции гормонов по неясным причинам. В последнее время всё чаще фиксируются случаи доброкачественных и злокачественных опухолей надпочечников. По некоторым данным, опухоли надпочечников могут быть обнаружены у 5% населения.
Опухоль надпочечников вызывает множество обсуждений среди пациентов и врачей. Многие люди отмечают, что симптомы могут быть неочевидными, что затрудняет раннюю диагностику. Часто пациенты жалуются на усталость, изменения в весе и гормональные сбои, что приводит к множеству вопросов о здоровье. Важно отметить, что не все опухоли являются злокачественными, и многие из них могут быть успешно лечены. Однако страх перед диагнозом и неопределенность вызывают у людей тревогу. Обсуждения в медицинских сообществах подчеркивают важность регулярных обследований и внимательного отношения к своему организму. Пациенты делятся опытом, как поддержка близких и информация о заболевании помогают справиться с эмоциональными трудностями.

Классификация опухолей НП
Опухоли надпочечников можно классифицировать по нескольким критериям:
- По типу поражения – доброкачественные и злокачественные. Доброкачественные новообразования, как правило, не проявляют симптомов, редко выявляются и не представляют опасности для жизни. В отличие от них, злокачественные опухоли имеют выраженные признаки интоксикации, отличаются высокой агрессивностью и стремительным ростом. Злокачественные образования, в свою очередь, делятся на первичные и вторичные – метастатические, возникающие из других раковых опухолей внутренних органов.
- По месту расположения – опухоли коры и опухоли мозгового вещества.
- По гормональной активности – гормонально-активные (гормоносекретирующие) и «клинически немые» или гормонально-неактивные. Последние называют «инсиденталомами» — случайными находками. Они не проявляют симптомов и часто обнаруживаются случайно при УЗИ, проводимом по другим причинам. Такие опухоли чаще встречаются у женщин в возрасте 30–60 лет, чем у мужчин, и в основном локализуются слева. С увеличением использования УЗИ, частота выявления «немых» адренолом возросла до 10% среди всех обследуемых, а их доля в общей структуре опухолей надпочечников достигла 20%.
Симптоматика опухолей весьма разнообразна и зависит от их размеров, типа, зоны поражения надпочечников (вида гормона) и уровня гормональной активности.
Большинство опухолей надпочечников представляют собой небольшие доброкачественные новообразования, обычно затрагивающие одну железу. Наиболее распространённая форма опухоли (около 30%) – доброкачественная аденома коркового вещества, которая не требует лечения или хирургического вмешательства. Кисты и псевдокисты встречаются крайне редко;
- липомы и миелолипомы;
- лимфомы и сосудистые опухоли надпочечников.
Рак коры надпочечников является очень редким заболеванием, плохо поддающимся лечению, и встречается лишь у 2 из 1 000 000 пациентов с злокачественными новообразованиями надпочечников. Статистика показывает, что этот вид рака чаще наблюдается у женщин в возрасте 40–50 лет или у детей. Современная медицина считает, что адренокортикальный рак может возникать из-за наследственной мутации TP53.
Особое внимание стоит уделить клиническим проявлениям гормонально-активных опухолей надпочечников.
Разновидности и симптомы
Каждый тип опухоли имеет свои характерные признаки.
Альдостерома
Небольшая опухоль (до 3 см) клубочкового слоя коры надпочечников, обычно доброкачественного характера, которая вырабатывает минералкортикоидный гормон – альдостерон. Она является основной причиной возникновения Синдрома Кона.
Ключевые симптомы альдостеромы:
- высокое артериальное давление;
- судороги в мышцах;
- общая слабость;
- учащенное мочеиспускание;
- сильная жажда.
Методы лечения: хирургическое удаление опухоли вместе с поражённой надпочечной железой, последующая гормонозаместительная терапия, прием препаратов калия и соблюдение диеты с низким содержанием натрия.
Андростерома
Опухоль затрагивает сетчатую область коры надпочечников. Избыточное производство мужского полового гормона андрогена приводит к вирилизации женского организма:
- огрубение голоса, появление волос на лице и теле по мужскому типу, сопровождающееся облысением;
- изменение фигуры с переходом к мужскому типу мышечной массы;
- уменьшение объема груди и увеличение клитора;
- сбои в менструальном цикле или полное его прекращение (вплоть до бесплодия);
- атрофия матки и повышенное сексуальное влечение.
Чаще всего это заболевание диагностируется у женщин в возрасте от 30 до 40 лет. У мужчин андростерома встречается реже и выявляется на более поздних стадиях из-за «неявных», размытых симптомов. Увеличение размеров печени может помочь в правильной диагностике.
Методы лечения включают радикальную резекцию надпочечника и гормональную терапию.
Кортикостерома (глюкостерома)
Доброкачественные опухоли размером от 2 до 6 см встречаются в 70% случаев, тогда как злокачественные, достигающие 30 см и весом до 3 кг, составляют 30%. Наиболее распространенной опухолью пучковой зоны надпочечников является та, которая вырабатывает избыточное количество кортизола. Она чаще всего диагностируется у женщин в возрасте от 20 до 40 лет и проявляется рядом симптомов, характерных для синдрома Иценко-Кушинга:
- исчезновение жировой прослойки на тыльной стороне кистей;
- «диспластическое» ожирение в области груди, живота, шеи и лица — «лунообразное лицо»;
- образование климактерического горба в области VII шейного позвонка;
- у женщин наблюдается перераспределение жировых отложений по мужскому типу;
- общее истончение кожи и появление стрий — фиолетовых или багрово-красных растяжек на животе, груди, внутренней поверхности бедер и плечах;
- трофические язвы на голенях, грибковые инфекции кожи и ногтей;
- атрофия мышц передней стенки живота, плеч и ног;
- «лягушачий живот» и грыжи;
- гипертензивный синдром — повышенное артериальное давление, головные боли, аритмии, асцит и отеки;
- гетеросексуальный синдром — у мужчин наблюдается снижение либидо и атрофия яичек, у женщин — признаки вирилизации;
- остеопороз;
- нарушения памяти и сна, депрессивные состояния, психопатические реакции или замедленность;
- в 10–20% случаев — стероидный сахарный диабет, у остальных — стойкие нарушения обмена веществ; у 65% пациентов развивается вторичный иммунодефицит.
Кортикоэстрома
Это редкое и крайне агрессивное злокачественное образование, которое вырабатывает эстрон и эстрадиол. Лечение данной опухоли представляет собой серьезную проблему. Она отличается атипично небольшими размерами — обычно не превышает 100 граммов. Чаще всего наблюдается у мужчин, у которых она приводит к развитию вторичных половых признаков по женскому типу, что называется феминизацией. Первым заметным симптомом является увеличение груди, сопровождающееся разрастанием железистой ткани.
У женщин кортикоэстрома не проявляет явных симптомов и обычно обнаруживается только при ультразвуковом исследовании, подтвержденном анализом крови на повышенное содержание эстрогенов. У девочек данная опухоль может вызывать преждевременное физическое и половое развитие, а также приводить к влагалищным кровотечениям.
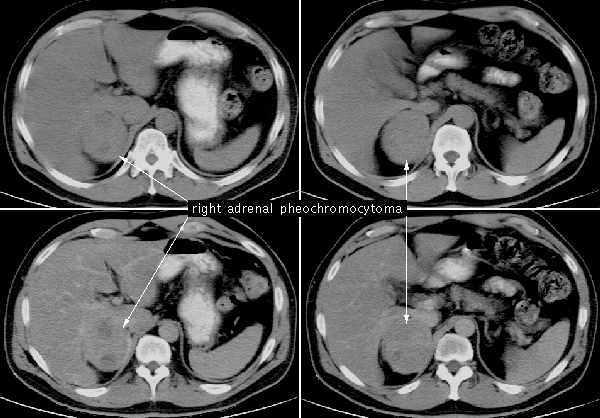
Феохромоцитома
Опухоль затрагивает мозговое вещество НП и производит катехоламины, такие как адреналин и норадреналин. В 90% случаев она является доброкачественной, однако может вызвать серьезные осложнения. Злокачественная форма опухоли опасна своим необычным расположением вне железы. Исследования показывают, что 10% случаев имеют наследственный (семейный) характер. Чаще всего заболевание затрагивает женщин в возрасте от 30 до 50 лет и проявляется через частые изнурительные вегетативные кризы. Болезнь может проявляться в трех формах:
- пароксизмальная;
- постоянная;
- смешанная.
Пароксизмальная форма характеризуется симптомами гипертонического криза. В этом случае наблюдаются:
- резкие и внезапные скачки артериального давления до 300 (и выше) мм рт. ст., сопровождающиеся головной болью и головокружением;
- побледнение кожи (мраморность) и повышенное потоотделение;
- учащенное сердцебиение;
- боли за грудиной;
- колебания температуры тела;
- внезапные приступы рвоты;
- дрожь и необъяснимая паника.
Эти проявления могут возникать и/или усиливаться под воздействием физических нагрузок, стрессов, мочеиспускания, обильного питания и алкоголя.
Пароксизмальные приступы могут длиться у пациента несколько месяцев, повторяясь ежедневно на протяжении нескольких часов. Завершение приступа происходит резко и внезапно, часто сопровождаясь повышенным слюно- и потоотделением, а также внезапным покраснением кожи.
Постоянная форма феохромоцитомы характеризуется стойким повышением артериального давления как во время кризов, так и в промежутках между ними. Смешанная форма определяется нормальным уровнем давления между кризами и устойчивым повышенным артериальным давлением (без резких колебаний) во время них.
Игнорирование симптомов пароксизмальной формы может привести к инсультам и инфарктам.
Диагностика
Для подтверждения диагноза эндокринолог может использовать не только традиционные методы диагностики опухолей, такие как УЗИ, КТ с контрастированием и МРТ, но и дополнительные исследования:
- анализ гормонального фона – специальные тесты крови и суточной мочи;
- уточнение визуализации и функциональных характеристик опухоли – метод SPECT (однофотонная эмиссионная компьютерная томография или сцинтиграфия с радиомеченым MIBG [123] [131]) и/или метод ПЭТ (позитронная эмиссионная томография с [18F] FDG).
Лечение
Редко встречающиеся адренокортикальный рак и злокачественная феохромоцитома имеют плохие прогнозы и могут привести к летальному исходу, если не соблюдены следующие условия:
- своевременная диагностика;
- полное удаление опухоли;
- проведение курса лучевой или химиотерапии.
Для купирования угрожающих жизни приступов, связанных с феохромоцитомой, применяют внутривенные препараты:
- фентоламин;
- нитроглицерин;
- натрия нитропруссид;
- реджитин.
В случае катехоламинового шока требуется немедленное хирургическое вмешательство.
Перед операцией для некоторых типов опухолей может быть назначено химиотерапевтическое лечение с использованием хлодитана и лизодрена, а феохромоцитома может уменьшаться в размерах при введении радиоактивного изотопа.
Небольшие, доброкачественные и гормонально неактивные опухоли, как правило, не требуют хирургического вмешательства, а требуют лишь:
- регулярного наблюдения;
- повторных анализов;
- компьютерной томографии.
В остальных случаях необходимо полное удаление новообразования вместе с поражённым надпочечником (адреналэктомия), а также последующее постоянное гормонально-заместительное лечение и пожизненное наблюдение для предотвращения рецидивов.
https://youtube.com/watch?v=IqTgQ1fMD4o
Вопрос-ответ
Как называется доброкачественная опухоль надпочечников?
Доброкачественные опухоли надпочечников, которые не имеют признаков злокачественности, называют аденомами. Часто опухоли надпочечников выявляют случайно. Тогда она называется «инсиденталомой» (от слова incidental – случайный).
Нужно ли удалять опухоль надпочечника?
Как свидетельствует статистика, около четверти опухолей более 4 см оказываются злокачественными. Увеличение в размерах более чем на 1 см за год является показанием к немедленному проведению операции по удалению опухоли надпочечника.
Где болит при опухоли надпочечника?
Как правило, это болевой синдром, боли в области поясницы, боли в области спины. Конечно, на основании таких симптомов нельзя даже заподозрить рак надпочечников. Ни один здравомыслящий врач не поставит диагноз или подозрение на рак надпочечников, если к нему обратился пациент с жалобами на боли в спине или пояснице.
Советы
СОВЕТ №1
Регулярно проходите медицинские осмотры. Раннее выявление опухолей надпочечников может значительно повысить шансы на успешное лечение. Обсуждайте с врачом любые изменения в вашем здоровье, особенно если у вас есть предрасположенность к заболеваниям эндокринной системы.
СОВЕТ №2
Обратите внимание на симптомы. Если вы замечаете такие признаки, как резкое изменение веса, повышенное артериальное давление, изменения в уровне энергии или настроение, обязательно проконсультируйтесь с врачом. Эти симптомы могут указывать на проблемы с надпочечниками.
СОВЕТ №3
Следите за своим образом жизни. Здоровое питание, регулярные физические нагрузки и управление стрессом могут помочь поддерживать здоровье надпочечников. Избегайте чрезмерного употребления алкоголя и табака, так как они могут негативно влиять на эндокринную систему.
СОВЕТ №4
Изучите информацию о различных типах опухолей надпочечников. Понимание различий между доброкачественными и злокачественными опухолями, а также их симптомами и методами лечения, поможет вам лучше подготовиться к разговору с врачом и принять обоснованные решения о своем здоровье.