Причины
Основной причиной возникновения диабетической стопы является токсическое влияние постоянно повышенного уровня сахара в крови. Тем не менее, существуют и другие факторы, способные способствовать развитию этого заболевания:
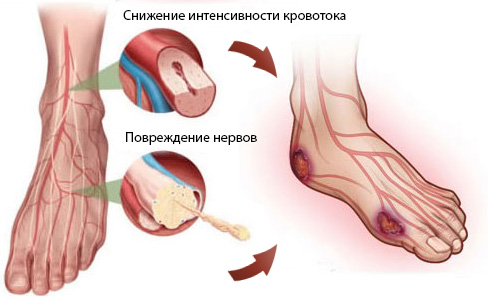
- Повреждение нервных окончаний. В результате этого человек постепенно теряет чувствительность в своих конечностях. Это приводит к тому, что пациент перестает ощущать дискомфорт в ногах при стоянии, движении или ношении неудобной обуви. Кроме того, при утрате чувствительности плохо ощущаются мелкие травмы, повреждения кожи и даже наличие инородных предметов в обуви. Все это в итоге приводит к постоянным травмам ног.
- Нарушение кровообращения при сахарном диабете – довольно распространенное явление. В результате конечности не получают достаточного количества крови, что приводит к повреждению тканей.
- Травмы также играют значительную роль, так как они могут спровоцировать образование язв на коже.
- Грибковые инфекции ногтей и кожи ног, часто встречающиеся при сахарном диабете, нарушают целостность кожного покрова, что позволяет микробам проникать в ранки и вызывать воспалительные процессы, которые очень трудно и долго заживают.
Диабетическая стопа — это серьезное осложнение сахарного диабета, которое возникает в результате повреждения нервов и сосудов нижних конечностей. Врачи отмечают, что данное состояние связано с нарушением кровообращения и снижением чувствительности, что делает ноги более уязвимыми к травмам и инфекциям. При отсутствии должного лечения, даже небольшие порезы или мозоли могут привести к серьезным последствиям, включая гангрену и необходимость ампутации. Специалисты подчеркивают важность регулярного контроля уровня сахара в крови, а также ежедневного осмотра стоп для выявления первых признаков проблем. Профилактика и своевременное обращение к врачу могут существенно снизить риск развития диабетической стопы и сохранить здоровье пациента.

Симптоматика
На ранних стадиях синдром диабетической стопы может не вызывать дискомфорта и боли, так как нервные окончания в области стопы значительно повреждены и не передают болевые сигналы.
С течением времени пациент может начать отмечать следующие симптомы:
- отечность и покраснение стоп;
- ощущение холода в пальцах, подошвах и области голеностопного сустава;
- «мурашки» или покалывание в мышцах ног;
- быструю усталость при длительной ходьбе;
- судороги в икроножных мышцах;
- деформации костей, затрудняющие выбор обуви.
На поздних стадиях диабетической стопы, связанной с сахарным диабетом, могут возникать язвы на коже и гангрена, особенно при присоединении инфекции.
Признаки диабетической стопы становятся заметными, когда:
- повреждаются нервные ткани — развивается полиневропатия, что проявляется деструктивными изменениями на стопе;
- нарушается кровообращение — возникает диабетическая ангиопатия, приводящая к нейроишемической форме диабетической стопы.
В первом случае речь идет о нейропатической форме заболевания, во втором — о нейроишемической. Каждая из этих форм имеет свои характерные особенности.
Для нейропатической формы характерны:
- нормальный цвет кожи ног,
- стопы теплые на ощупь,
- артерии можно прощупать,
- язвы возникают в местах с наибольшей нагрузкой,
- раны влажные,
- болезненные ощущения возникают редко,
- кожа вокруг раны утолщена,
- чаще всего встречается у молодых людей с диабетом 1 типа и у любителей алкоголя.
Нейроишемическая форма заболевания имеет следующие признаки:
- ноги, особенно стопы, холодные,
- цвет кожи ненормальный — может быть красным или синюшным,
- наблюдается выпадение волос на голенях,
- повреждения чаще возникают в областях с плохим кровоснабжением,
- раны сухие,
- кожа становится сухой и истончается,
- болезненные ощущения часто присутствуют,
- наиболее подвержены пожилые люди, курильщики, а также пациенты с сердечно-сосудистыми заболеваниями и высоким уровнем холестерина.
| Аспект | Описание | Важность |
|---|---|---|
| Определение | Осложнение сахарного диабета, проявляющееся изменениями в стопах, приводящими к язвам, инфекциям и разрушению тканей. | Крайне важно для понимания сути проблемы. |
| Причины | Нейропатия (повреждение нервов), ангиопатия (повреждение сосудов), снижение иммунитета, деформация стопы. | Помогает выявить факторы риска и предотвратить развитие. |
| Симптомы | Онемение, покалывание, жжение, боль, сухость кожи, трещины, мозоли, язвы, изменение цвета кожи, деформация стопы. | Раннее выявление симптомов позволяет своевременно обратиться за помощью. |
| Диагностика | Осмотр стоп, неврологическое обследование, оценка кровотока (УЗИ, ангиография), рентген, МРТ. | Необходима для точного определения степени поражения и выбора тактики лечения. |
| Лечение | Контроль уровня сахара в крови, уход за стопами, разгрузка стопы (специальная обувь), антибиотики, хирургическое вмешательство (при необходимости). | Комплексный подход к лечению для предотвращения прогрессирования и осложнений. |
| Профилактика | Ежедневный осмотр стоп, правильный уход, ношение удобной обуви, контроль уровня сахара, отказ от курения. | Ключевой фактор для предотвращения развития диабетической стопы и сохранения здоровья. |
| Осложнения | Инфекции, абсцессы, остеомиелит (воспаление кости), гангрена, ампутация. | Подчеркивает серьезность заболевания и необходимость своевременного лечения. |
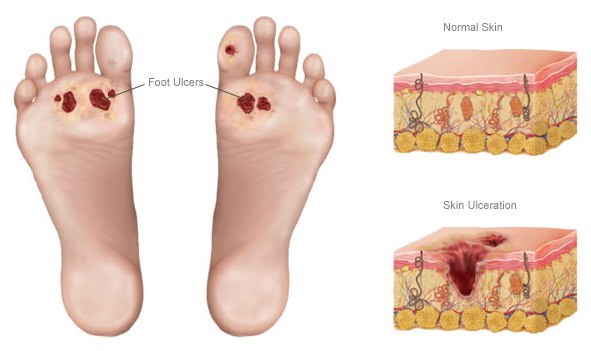
Как формируется язва стопы?
Нейропатический дефект проявляется на участках мягких тканей стоп, таких как подошвы и промежутки между пальцами, где давление костей подошвы и жесткого пола наиболее выражено.
С течением времени стопа начинает деформироваться, роговой слой кожи увеличивается (развивается гиперкератоз), а сама кожа становится толще. Этот утолщенный слой гиперкератоза оказывает давление на ткани, расположенные ниже, а кости — сверху. В результате возникает аутоклиз и воспаление, что приводит к образованию язвы стопы при диабете из-за разрушения собственных клеток гидролитическими ферментами.
Игнорирование лечения на ранних стадиях может привести к образованию поверхностных язв, а затем и глубоких, трофических. Это затрагивает жировую клетчатку под кожей, сухожилия, суставы и костную структуру. Остеомиелит и гангрена могут стать причиной серьезных последствий, включая летальный исход или инвалидность, так как в таких случаях может потребоваться ампутация стопы.
При сниженной болевой чувствительности или постоянном наличии мозолей и потертостей на подошвах людям с сахарным диабетом необходим тщательный уход за ногами. Важно внимательно следить за состоянием кожи на мягких тканях стоп и избегать:
- солнечных ожогов подошвы;
- ношения тесной обуви;
- хождения босиком по песку, траве и грунту;
- химических ожогов при удалении ороговевшего слоя кожи на подошве, а также не использовать кератолитические мази или кремы с салициловой кислотой.
В мелкие трещины и раны могут проникать патогенные микроорганизмы (золотистые стафилококки, стрептококки, грибы, спирохеты и другие анаэробные организмы). Дефектная кожа в виде трофических язв становится идеальной средой для их размножения, что может привести к гангрене, сначала поверхностной, а затем и глубокой: в жировой клетчатке под кожей, мышечных волокнах, связках и костях.
В результате в мелких сосудах может развиваться тромбоз, и патология начинает распространяться на здоровые ткани. Такое инфицирование трофических язв и окружающих их тканей может сопровождаться образованием газа.
Диабетическая стопа — это серьезное осложнение, которое возникает у людей с диабетом. Многие пациенты отмечают, что это состояние часто сопровождается болями, онемением и нарушением чувствительности в конечностях. Важно понимать, что диабетическая стопа может привести к инфекциям и даже ампутации, если не уделять должного внимания уходу за ногами. Люди делятся опытом, как регулярные осмотры у врача и соблюдение правил гигиены помогают предотвратить развитие осложнений. Некоторые отмечают, что правильная обувь и контроль уровня сахара в крови играют ключевую роль в поддержании здоровья ног. Обсуждая эту тему, многие подчеркивают важность образования и информирования о диабетической стопе, чтобы избежать трагических последствий.

Атеросклероз – причина язв стопы
При сахарном диабете часто развивается атеросклероз, что приводит к диффузным изменениям в артериальных сосудах (как средних, так и мелких) и нарушению кровотока как в крупных сегментах, так и в микрососудах.
Ишемическая форма синдрома диабетической стопы при атеросклерозе проявляется следующими симптомами:
- сильные боли, особенно в ночное время;
- облегчение болей при поднятии головы на подушке или в сидячем положении;
- холодная кожа на голеностопе, имеющая ненормальный бледный или синевато-розовый оттенок;
- акральные некрозы, которые могут перерасти в трофические язвы на пальцах или краях пяток;
- развитие вторичной инфекции, что может привести к диабетической гангрене.
Образование отеков и сустава Шарко
Патологии почек и сердечно-сосудистые заболевания могут приводить к накоплению жидкости в области голеностопных суставов, что вызывает нейропатические отеки. На сегодняшний день медики не пришли к единому мнению о причинах возникновения нейропатической пастозности.
Существует несколько предположений о том, почему жидкость скапливается в стопах:
- частые нарушения в работе вегетативной нервной системы;
- образование большого количества шунтов между артериями и венами;
- изменения в гидродинамике (давлении) в мелких сосудах.
В результате длительного деструктивного остеопороза, гиперостоза и остеолиза может развиться синдром диабетической стопы на фоне остеоартропатии. Кости деформируются до такой степени, что отекшая стопа начинает напоминать «мешок с косточками» или «сустав Шарко». Пациентам с такими симптомами необходимо заказать ортопедическую обувь и срочно начать лечение диабетической стопы.
Диагностика
Перед началом лечения диабетической стопы необходимо провести диагностику суставов Шарко. Для этого применяются различные лабораторные методы:
- анализы крови: общий и с бактериологическим посевом;
- гликемический профиль (измерение суточного уровня сахара в крови);
- анализ содержимого язв;
- оценка кровотока с помощью допплеровского исследования на УЗИ.
После этого следует обследовать обе голеностопные суставы:
- неврологическое состояние;
- ангиографию сосудов;
- рентгенографию.
Методы лечения
Существует несколько подходов к терапии диабетической стопы.
Операции
Оперативное вмешательство при диабетической стопе (суставе Шарко) направлено на восстановление кровообращения и включает в себя:
- дистальное шунтирование вены in situ;
- тромбартерэктомию;
- транслюминальную ангиопластику через кожу.
В случае выделения газа и развития гангрены при сахарном диабете необходимо предпринять следующие меры:
- хирургическое удаление некротических тканей;
- внутривенное введение антибиотиков;
- контроль уровня сахара в крови.
При наличии тяжелого атеросклероза коронарных сосудов не всегда применяют реконструктивное лечение диабетической стопы. Чтобы избежать хирургического вмешательства, врачу следует:
- не игнорировать начальные проявления трофических язв;
- не допускать ухудшения состояния при гангрене.
Для этого специалист назначает:
- обработку ран и трофических язв с использованием антимикробных препаратов;
- общую антибактериальную терапию;
- меры по улучшению кровоснабжения стоп;
- медикаменты для восстановления нормальной иннервации и улучшения обмена веществ.
Медикаменты
Первые проявления сухости кожи на подошвах у пациентов с сахарным диабетом служат основанием для назначения врачом медикаментов, направленных на предотвращение развития синдрома диабетической стопы (сустава Шарко), так как кожа становится уязвимой для патогенной микрофлоры. В рамках медикаментозной терапии могут быть рекомендованы:
- инсулин и средства для снижения уровня сахара в крови;
- антибиотики широкого спектра действия, такие как цефалоспорины (например, Клиндамицин, Линкомицин);
- обезболивающие препараты: Анальгин, Ибупрофен, Диклофенак;
- средства, улучшающие кровообращение: Агапурин, Нормовен, Пентоксифиллин;
- местные антибактериальные и антисептические препараты, включая линкозамиды;
- комбинированные препараты (например, Амоксиклав, Ампиокс);
- макролиды (например, Эритромицин).
Схема лечения и дозировки определяются врачами: эндокринологом и неврологом, с учетом патологического состояния стопы Шарко, наличия трофических язв, а также результатов бактериологического посева и скорости заживления язв и ран. Проводится профилактика диабетической стопы.
При назначении комплексного лечения синдрома диабетической стопы (сустава Шарко) и с целью профилактики:
- исключаются вредные привычки пациента (употребление алкоголя и курение);
- контролируется углеводный обмен;
- назначаются ингибиторы ангиопротекторов и альдозоредуктазы;
- применяются методы дезинтоксикации: энтеросорбция, плазмаферез, гемосорбция;
- назначаются препараты для снятия судорог и физиотерапевтические процедуры;
- обеспечивается максимальный покой для пораженной стопы с использованием кресла-каталки, одного или двух костылей, а также мягкой и широкой обуви;
- удаляются роговые образования, мертвые ткани и обрабатываются края ранок.
Лечение народными методами
Лечение синдрома диабетической стопы (включая сустав Шарко и трофические язвы) народными средствами в домашних условиях должно проводиться параллельно с медикаментозной терапией.
- Отвары. Приготовьте отвар из 20 сухих плодов черемухи, предварительно залив их кипятком (1 стакан). Этот отвар можно использовать для промывания язв.
- Аппликации. Смочите бинт гвоздичным маслом и приложите его к пораженной области. Также рекомендуется принимать внутрь по 2 капли масла натощак.
- Компрессы. Смешайте 100 г свежего жидкого меда с 5-10 г мумие. Пропитайте полученной смесью бинт или марлю и зафиксируйте на язвах или ранах с помощью бинтов. Меняйте компресс дважды в день.
Применение живицы хвойных деревьев в домашних условиях:
- Нанесите жидкую живицу на центр язвы или раны и закройте бинтом. Повторяйте процедуру 2-3 раза в день, предварительно обработав язву спиртом. Для приготовления раствора сухую живицу растворите в спирте, полностью залив ее в банку.
- Перетопите живицу с равным количеством сливочного масла и используйте получившийся крем для обработки язв или ран.
Для профилактики синдрома диабетической стопы в домашних условиях следует:
- Защищать диабетические стопы от травм.
- Исключать порезы, ссадины, синяки и кровоподтеки.
- Не использовать слишком горячие ванны или ванночки для ног, чтобы избежать ожогов.
- Устранять мозоли на стопах и пальцах, предотвращая их появление.
- Применять кремы или мази против грибковых инфекций ногтей и кожи.
- Борьба с врастанием ногтей должна проводиться без повреждения кожи.
- Носить удобную и свободную обувь.
- Соблюдать низкоуглеводную диету.
- Поддерживать уровень сахара в крови в норме.
https://youtube.com/watch?v=bAt6uTIz7h4
Вопрос-ответ
Каковы основные симптомы диабетической стопы?
Основные симптомы диабетической стопы включают покраснение, отек, боль или дискомфорт в области стопы, а также появление язв или трещин. Важно также обращать внимание на изменения в цвете кожи и температуру стоп, так как это может указывать на проблемы с кровообращением.
Как предотвратить развитие диабетической стопы?
Для предотвращения диабетической стопы необходимо регулярно контролировать уровень сахара в крови, тщательно ухаживать за ногами, проверять их на наличие повреждений и носить удобную обувь. Также рекомендуется проходить регулярные осмотры у врача для раннего выявления возможных проблем.
Как лечится диабетическая стопа?
Лечение диабетической стопы может включать в себя антибактериальную терапию, хирургическое вмешательство для удаления мертвых тканей, а также использование специальных повязок и средств для заживления. Важно также контролировать уровень сахара в крови и следовать рекомендациям врача для предотвращения рецидивов.
Советы
СОВЕТ №1
Регулярно проверяйте свои ноги. Осматривайте стопы ежедневно на наличие порезов, трещин или изменений цвета. Это поможет выявить проблемы на ранней стадии и предотвратить осложнения.
СОВЕТ №2
Поддерживайте уровень сахара в крови в пределах нормы. Контроль уровня глюкозы поможет снизить риск развития диабетической стопы и других осложнений, связанных с диабетом.
СОВЕТ №3
Выбирайте удобную и подходящую обувь. Носите обувь, которая хорошо сидит и не натирает ноги. Это поможет избежать образования мозолей и других повреждений кожи.
СОВЕТ №4
Регулярно посещайте врача. Профилактические осмотры у специалиста помогут выявить потенциальные проблемы с ногами и получить рекомендации по уходу за ними.